Abnormale Spiegel an Antikörpern gegen Masern-Mumps-Röteln und Autoimmunerkrankungen des Zentralnervensystems (ZNS) bei Kindern mit Autismus

Zeitschrift für biometrische Wissenschaft
Singh VK, Lin SX, Newell E., Nelson C.
2002
Abstrakt
Autoimmunerkrankungen des Zentralnervensystems (ZNS), insbesondere gegen basisches Myelinprotein (MBP), könnte eine kausale Rolle bei Autismus, einer neurologischen Entwicklungsstörung, spielen. Da viele autistische Kinder einen hohen Antikörperspiegel gegen Masern aufweisen, haben wir eine serologische Untersuchung der Autoantikörper von Masern, Mumps, Röteln und dem Zentralnervensystem durchgeführt. Unter Verwendung von Serumproben von 125 autistischen Kindern und 92 Kontrollproben wurden Antikörper durch ELISA1-Test und Immunoblot-Analyse (Immunofixierungsanalyse) 2 analysiert. ELISA-Tests zeigten einen signifikanten Anstieg der MPR-Antikörperspiegel bei autistischen Kindern. Immunfixationsanalysen ergaben in 75 von 125 Seren autistischer Kinder (60%) und in keiner Kontrollgruppe ungewöhnliche MPR-Antikörper. Dieser Antikörper war spezifisch gegen das 73-75 kD-Protein von MPR. Dieses mit monoklonalen Antikörpern analysierte Protein war immunpositiv gegen das H-Protein der Masern, genannt Hämagglutinin3, aber nicht gegen die Nucleoproteine der Masern und gegen die viralen Proteine der Röteln und Mumps. Daher identifiziert der MPR-Antikörper im autistischen Kinderserum das H-Protein der Masern, das spezifisch für die Impfstoffuntereinheit ist. Darüber hinaus waren mehr als 90% der Seren von autistischen Kindern, die für Antikörper gegen MPR positiv waren, auch für Autoantikörper gegen basisches Myelinprotein (MBP) positiv, was auf eine starke Assoziation zwischen MPR und Autoimmunerkrankungen des Zentralnervensystems bei Autismus hindeutet. Dieser Beweis deutet darauf hin, dass eine unangemessene Reaktion auf den MPR-Impfstoff, insbesondere in der Masernkomponente, mit der Pathogenese von Autismus in Verbindung gebracht werden könnte.
Einführung
Autismus ist eine früh einsetzende Entwicklungsstörung des Zentralnervensystems, deren Ätiologie und Pathogenese unbekannt sind. Die Störung verursacht schwere Defizite der höheren mentalen Funktionen wie soziale Interaktion, Sprache, Kommunikation, Vorstellungskraft und kognitive Fähigkeiten. Obwohl Autismus über eine halbe Million Amerikaner und noch mehr weltweit betrifft, ist wenig über die Ätiologie und Pathogenese der Störung bekannt. Zeitgenössische Theorien umfassen genetische, immunologische, umweltbezogene und neurologische Faktoren sowie andere nicht identifizierte Faktoren. Ausgehend von der gestörten Immunregulation bei autistischen Kindern [10, 12, 16, 21, 23] wurde dem Autoimmunmechanismus der Pathogenese des Autismus Beachtung geschenkt [14-17, 19, 20]. Da im Allgemeinen der Verdacht besteht, dass Autoimmunerkrankungen durch Viren ausgelöst werden, wurden kürzlich serologische Untersuchungen zum Nachweis von Viren bei Autismus durchgeführt [15, 17]. Bei vielen Kindern mit Autismus wurde festgestellt, dass sie in hohem Maße Antikörper gegen das Masernvirus (MV), jedoch nicht gegen das humane Herpesvirus Typ 6 (HHV-6), das Cytomegalievirus oder das Rötelnvirus (RV) aufweisen. . Darüber hinaus war der hohe Antikörperspiegel gegen Masern stark mit dem Vorhandensein von Autoantikörpern im Gehirn assoziiert, was uns veranlasste, einen pathogenetischen Zusammenhang zwischen dem Masernvirus und der bei Autismus vorhandenen Autoimmunität zu postulieren [15, 17]. Um den Ursprung dieser Maserninfektion genauer zu bestimmen, untersuchten wir die Möglichkeit einer übermäßigen oder unangemessenen Antikörperantwort auf den MPR-Impfstoff in Bezug auf Autoimmunerkrankungen des Zentralnervensystems (ZNS). Wie hier beschrieben, weisen mehrere Kinder mit Autismus ungewöhnliche Spiegel an MPR-Antikörpern auf und zeigen eine zeitliche Assoziation mit Autoantikörpern gegen das basische Myelinprotein (MBP), das bei Autismus als ZNS-Autoimmunitätsmarker verwendet wurde.
Methoden und Materialien
Wir führten eine Laborstudie zu MPR-Antikörpern und MBP-Autoantikörpern in Seren von autistischen Kindern und einer Kontrollgruppe durch. Da diese Studie eine Erweiterung unserer laufenden Forschung darstellte, verwendeten wir Serumproben, die zuvor bei einer Temperatur von -20 ° C gesammelt und kryokonserviert wurden [14-17]. Die Studie umfasste insgesamt 217 Kinder: 125 autistische Kinder (im Alter zwischen 4 und 10 Jahren) und 92 in der Kontrollgruppe (davon 58 normale Kinder zwischen 5 und 13 Jahren, 6 normale Geschwister von 6 bis 9 Jahren) 28 Jahre und 4 Kinder im Alter zwischen 12 und 14 Jahren, die andere Verhaltensstörungen hatten, die nicht in das autistische Spektrum fielen). Die Ergebnisse der immunologischen Analysen zeigten, dass alle Kinder eine Impfung gegen MPR hatten, aber keine Fälle von Hautrausch oder Wildvirusinfektion. Die klinische Diagnose von Autismus wurde im Wesentlichen gemäß den DSM-IIIR-Standards gestellt, die von der American Association of Psychiatrists, Washington, DC, USA, festgelegt wurden, wie zuvor beschrieben [17–XNUMX]. Die Studie bezog nur Kinder mit einer bestimmten Diagnose von Autismus ein. Die Ethikkommission hat unser Forschungsprotokoll überprüft und genehmigt, das nur die Verwendung von Humanserumproben beinhaltete. Während der Entnahme von Blutproben oder mindestens zwei Wochen vor der Entnahme mussten weder der autistische Patient noch die Kontrollgruppe Medikamente wie Antipsychotika oder Neuroleptika einnehmen. Die MPR-Antikörper wurden zunächst mit einem enzymgebundenen Immunabsorptionstest (ELISA-Test) auf Serumtitration untersucht, anschließend jedoch mit Immunfixationsanalyse, um das Serum zu screenen. In beiden Analysemethoden wurde der MPR-II-Impfstoff (Merck, West Point, PA, USA) als Antigen verwendet. Autoantikörper gegen basisches Myelinprotein (MBP) (Upstate Biotechnology, Lake Placid, NY, USA) wurden in unserem Labor routinemäßig durch Immunfixationsanalyse untersucht. Alle immunologischen Tests wurden intern (innerhalb des Labors) durchgeführt, und zwar aus Gründen, die lediglich auf die Art der Studie zurückzuführen sind und weil sie derzeit nicht aus kommerziell erhältlichen Quellen erhältlich sind.
Die Suche nach MPR-Antikörpern mittels ELISA wurde auf der Grundlage früherer Untersuchungen durchgeführt, die von uns mit dieser Methode durchgeführt wurden [18]. Kurz gesagt wurden die Mikrotiterplatten einer Costar-Mikrotiterplatte (Corning, Corning, NY, USA) mit MPR-Antigen beschichtet, das in einer Phosphatpuffer-Salzlösung gelöst war4 bei ph 7,4. Die Platte wurde dreimal mit 0,05% PBF-Tween-Puffer gewaschen. 100 ul / Vertiefung Salzphosphatpuffer wurden in die weißen Mikrovertiefungen pipettiert5 oder in vier Verdünnungen in den Testmikrovertiefungen vorverdünntes Humanserum. Die Platte wurde eine Stunde bei Raumtemperatur inkubiert. Nach dreimaligem Waschen mit PBF-Tween-Puffer wurden 100 & mgr; l / Vertiefung Ziegen-Anti-Human-IgG, konjugiert in alkalischer Phosphatase und verdünnt auf 1: 500 (Sigma, St. Louis, MO, USA), pipettiert. Die Platte wurde eine Stunde bei Raumtemperatur inkubiert und dann erneut dreimal gewaschen. Anschließend wurde eine Menge von 100 & mgr; l / Vertiefung einer Substratlösung (1 mg / ml p-Nitrophenylphosphat in 50 mM Natriumbicarbonatpuffer, pH 9.6, enthaltend 1 mM Magnesiumchlorid) zugegeben. Die Farbreaktion wurde mit 20 & mgr; l / Vertiefung 1 N NaOH gestoppt und die Platte bei 405 nm unter Verwendung eines Modells des Microplate Reader 3550 (Bio-Rad, Richmond, CA, USA) abgelesen. Nach der Blindsubtraktion wurden die Extinktionswerte in beliebige EIA-Einheiten umgewandelt, Enzyme ImmunoAssay: Enzyme Immunoassay (0.01 OD = 1 EIA-Einheit).
Die Immunfixierungsanalyse wurde zunächst nach der von uns veröffentlichten Methode (17-20) durchgeführt, wobei MPR oder MBP (Major Basic Protein) als Screening-Antigene und standardmäßige vorgefärbte (vorgefärbte) Proteine (Bio -RAD). Kurz gesagt, die Proteine wurden durch Elektrophorese unter Verwendung von Polyacrylamidgel (PAGE) und Natriumdodecylsulfat (SDS) in eine 12% ige gebrauchsfertige Gellösung (Bio-Rad) aufgetrennt.6. Sie wurden dann unter Verwendung der Doppel-Sandwich-Technik auf Nitrocellulosemembranen übertragen, gefolgt von Blockieren mit 1% Rinderserumalbumin in Tris-Salzlösung-Puffer (TBS: Tris-gepufferte Salzlösung). Die Membranen wurden luftgetrocknet und auf Raumtemperatur gebracht.
Für immunologische Tests wurden kleine Blots mit einem Durchmesser von 3 bis 4 mm eine Stunde lang mit entsprechend verdünntem Serum von autistischen oder Kontrollpatienten inkubiert. Nach vier Wäschen mit TBST (Tris-Salzlösung-Puffer, der 0,05% Tween-20 enthielt) wurden die Blots eine Stunde lang mit polyvalenten Ziegen-Anti-Human-IgG-Immunglobulinen inkubiert, die mit alkalischer Phosphatase konjugiert waren (alkalische Phosphatase-konjugierte Ziegen-Anti-Human-Polyvalent) Immunglobuline) (Sigma). Nach vier Wäschen mit TBST wurden die Blots in einer Substratlösung gemäß den Anweisungen des Herstellers des Substratkits AP (Alkaline Phosphatase) (Bio-Rad) entwickelt. Die Reaktion wurde nur dann als positiv bewertet, wenn die blau-violette Bande angezeigt wurde. In einigen Experimenten wurde das Vorhandensein von viralen Proteinen in MPR-Blots durch monoklonale Antikörper gegen MV-Hämagglutinin (HA), das MV-NP-, RV- oder MuV-Nucleoprotein (Chemicon International, Temecula, CA, USA) gefunden, gefolgt von Immunsuche durch Ziegen-Anti-Maus-IgG-alkalische Phosphatase; Für alle anderen Tests wurden die obigen Bedingungen wiederholt. Zur Bestimmung des Molekulargewichts führten wir gleichzeitig vorgefärbte SDSPAGE-Standardproteine (Bio-Rad) mit eingeschlossenem Myosin (207 kD), β-Galactosidase (121 kD), Rinderserumalbumin (81 kD) und Ovalbumin (51.2 kD) durch ), Kohlendioxid (33.6 kD), Sojabohnen-Rhizin-Inhibitor (28.6 kD), Lysozym (21.1 kD) und Aprotinin (7.5 kD).
Ergebnisse
Zuallererst ist es wichtig zu unterstreichen, dass wir MPR als Antigen für das Screening ausgewählt haben, einfach weil es das immunisierende Antigen ist, wenn Kinder mit MPR geimpft werden. Daher sind Antikörper gegen MPR ein genaues Maß für die Serumumwandlung dieses drei- oder mehrwertigen Impfstoffs anstelle von Antikörpern gegen virale Masern, Mumps oder Röteln, die einzeln zur Messung der Virusserologie in der Routine verwendet werden. Um die Wirkungen von verdünntem Serum zu untersuchen, wurde zunächst der Spiegel von MPR-Antikörpern durch ELISA-Tests an Seren von 24 autistischen Kindern, 14 normalen Kindern und 16 anderen Kindern mit Problemen außerhalb des Autismus gemessen. Das ELISA-Testergebnis auf Serum-MPR-Antikörperniveaus ist in 1 zusammengefasst.
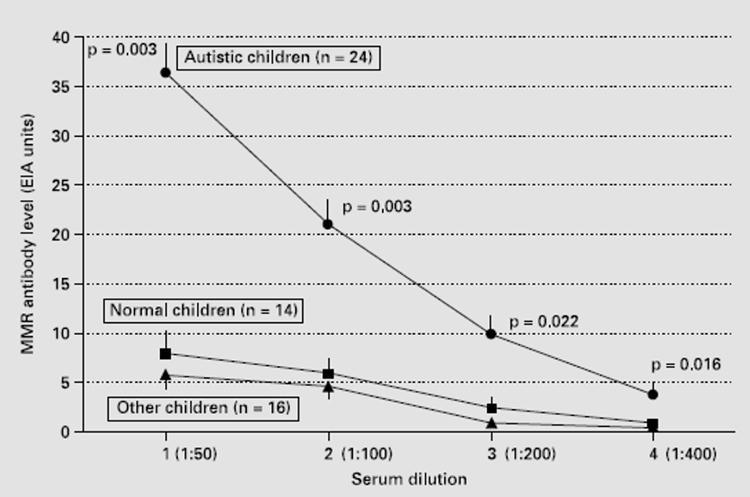
Abb.. 1 MPR-Antikörpernachweis mittels ELISA-Test. Die MPR-Antikörperspiegel werden gemäß der Serumverdünnung für autistische Kinder (n = 24, Kreise in der oberen Linie), normale Kinder (n = 14, Quadrate in der Mittellinie) und Kinder mit gezeigt andere gesundheitliche Probleme (n = 16, Dreiecke in der unteren Zeile). Statistisch gesehen ist die Konzentration von MPR-Antikörpern bei autistischen Kindern nach dem Studententest viel höher. Die Daten sind als Standardfehler ± (Standardfehler SE) ausgedrückt.
Autistische Kinder, deren Serum in verschiedenen Verdünnungen getestet wurde, wiesen einen signifikant höheren Spiegel an MPR-Antikörpern auf als normale Kinder und solche mit anderen Problemen. Der größte Peak (mehr als siebenmal) wurde bei 1:50 Verdünnung von autistischem Serum beobachtet. Die ELISA-Methode wurde hauptsächlich verwendet, um eine geeignete Verdünnung des Serums zu bestimmen, die dann bei 1:50 bewertet wurde. Anschließend wurden alle Seren bei dieser Verdünnung durch die Immunfixierungsanalyse analysiert, da diese Methode die Analyse der Proteine ermöglicht, an die die Antikörper gebunden sind, was das Hauptziel der vorliegenden Studie war.
Die Immunfixationsanalyse aller 217 Seren ergab, dass 75 von 125 autistischen Seren gegen keines der 92 Kontrollseren Antikörper gegen MPR und MBP aufwiesen. Wie in 2 gezeigt, zeigten autistische Seren eine immunpositive Reaktion auf eine 73–75 kD-Proteinbande im MPR-Blot (2, Linie B), während das Kontrollserum diese Reaktion nicht aufwies (2, Linie) A); In dieser Analyse waren keine anderen Proteinbanden immunopositiv. Darüber hinaus zeigte die gleiche Proteinbande in den MPR-Blots eine immunpositive Reaktion auf die monoklonalen MV-HA-Antikörper (3, linke Linie), jedoch nicht auf die monoklonalen MV-NP-Antikörper (3, rechte Linie). MPR-Blots waren immunonegativ gegenüber monoklonalen RV- oder MuV-Antikörpern (4). In Übereinstimmung mit früheren Studien [5, 15, 19, 20] enthielten autistische Seren MBP-Autoantikörper von 18,5 bis 20 kD (2, Linie D), die das Molekulargewicht des in der vorliegenden Studie verwendeten MBP-Rindergehirns betrugen. Kontrollseren waren negativ für MBP-Autoantikörper (2, Linie C).
Basierend auf Immunfixierungsanalysen fanden wir, dass 75 von 125 (60%) autistischen Kindern positiv auf MPR-Antikörper waren, während 70 von 125 (56%) autistischen Kindern MBP-Autoantikörper hatten (5). Keiner dieser beiden Antikörpertypen wurde in der Kontrollgruppe (gesunde Kinder oder mit anderen Arten von Krankheiten) nachgewiesen. Darüber hinaus fand die Gruppe der autistischen Kinder nach den Daten unserer Immunfixationsanalysen eine interessante Korrelation zwischen MPP - Antikörpern und MBP - Autoantikörpern, dh über 90% der für MPP - Antikörper positiven autistischen Seren waren auch für MBP - Autoantikörper positiv (Abb. 5) ). Diese Korrelation war in der Kontrollgruppe nicht vorhanden, da die Kinder in dieser Gruppe sowohl für MPR-Antikörper als auch für MBP-Autoantikörper negativ waren.
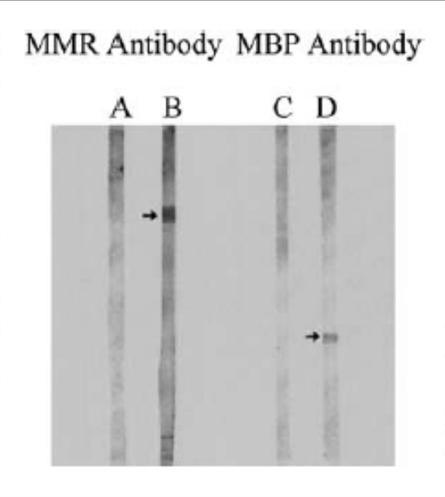
Abb.. 2. Immunoblots, die für MPR-Antikörper und MBP-Autoantikörper repräsentativ sind. Wie im Text beschrieben, wurden die Proteine in den MPR- und MBP-Spots mit autistischem oder Kontrollserum inkubiert und mit mit alkalischer Phosphatase konjugierten polyvalenten Ziegen-Anti-Human-Immunglobulinen getestet. Es ist zu beachten, dass autistische Seren (Spuren B und D), aber keine Kontrollseren (Spuren A und C), Antikörper-positive Reaktionen mit einem 73 bis 75 kD Protein in der MPR-Färbung und einem 18,5-Protein zeigten. 20 bis 12 kD im MBP-Spot. In dem 17,5% Acrylamidgel wanderte die MPR-Proteinbande (Rf = 16,4 mm) etwas schneller als Rinderserumalbumin (Rf = 161 mm) im Vergleich zu anderen vorverpackten Proteinstandards (Kat.-Nr. 0318-XNUMX, Bio-Rad).
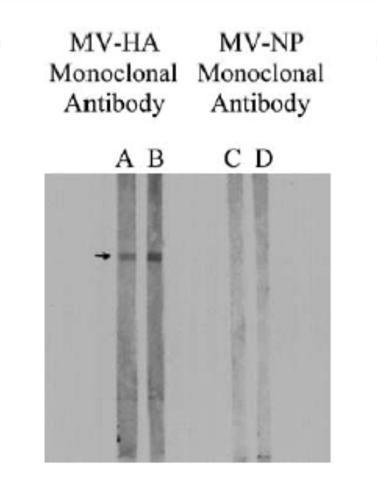
Abb.. 3. Die repräsentativen MPR-Immunblots reagierten mit monoklonalen Antikörpern gegen MV-Proteine. Zu diesem Zweck wurden die MPR-Spots separat mit zwei Verdünnungen (1: 100 und 1:50) von monoklonalen MV-HA-Antikörpern oder monoklonalen MV-NP-Antikörpern inkubiert und mit Ziegen-Anti-Maus-IgG-alkalischer Phosphatase nachgewiesen. Es ist zu beachten, dass der monoklonale Antikörper MV-HA (Spuren A und B), jedoch nicht der monoklonale Antikörper MV-NP (Spuren C und D), eine immunpositive Reaktion mit einer Bande von 73 bis 75 kD der MPR-Färbung zeigte.

Abb.. 4. Repräsentative MPR-Immunblots reagierten mit monoklonalen Antikörpern gegen RV oder MuV. MPR-Spots von 4 getrennten SDSPAGE-Sitzungen wurden mit monoklonalen Antikörpern (Verdünnung 1: 100) bei RV oder MuV inkubiert und mit Ziegen-Anti-Maus-IgG-alkalischer Phosphatase nachgewiesen. Es ist zu beachten, dass die MPR-Spots in diesen Immunoassays negativ waren.
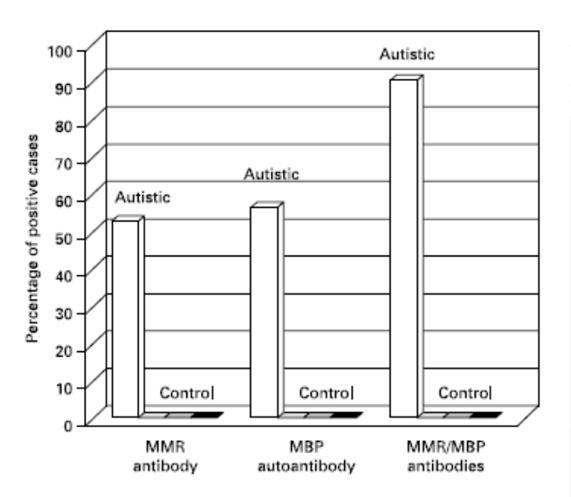
Abb.. 5. Verteilung von MPR- und MBP-Antikörpern bei autistischen und Kontrollkindern. Nach dem Antikörper-Screening durch Immunblotting wurde der Prozentsatz der Antikörper-positiven Seren in jeder Studiengruppe berechnet. Dies wurde gegen die getestete Antigenquelle verfolgt. Beachten Sie, dass nur die autistische Gruppe positive Reaktionen zeigte (vertikale Balken), aber die Kontrollgruppe, die normale Kinder (Basisbox 1), normale Geschwister (Basisbox 2) und Kinder mit anderen Krankheiten (Basisbox 3) umfasste. es war negativ.
Diskussion
Mehrere Studien auf der ganzen Welt haben darauf hingewiesen, dass Immunfaktoren wie die Autoimmunität eine fundamentale Rolle bei der Pathogenese von Autismus spielen könnten [10, 12, 14-17, 19, 20]. Es gibt Hinweise auf immunogene Suszeptibilitätsfaktoren [24] und Familiengruppierungen von Autoimmunerkrankungen in Familien mit autistischen Kindern [4]. Autistische Kinder weisen zahlreiche Immunanomalien auf: Serum-IgG3-Anstieg [16], Serum-IgA-Abfall [7,12], Abnahme der Anzahl und Funktionen von Lymphozyten, insbesondere T-Helferzellen (CD4 +) und natürlichen Killerzellen (NK) [10, 12, 21, 23] und erhöhte Plasmaspiegel spezifischer Autoimmunzytokine wie Interleukin-2, Interleukin-12 und Interferon-Gamma [4]. Die Erhöhung der Häufigkeit einiger immunogenetischer Faktoren (Null-Allel C4B, erweiterte Haplotyp-B44-SC30-DR4- und hypervariable HLA-DRb1-Region) wurde auch bei einigen Kindern mit Autismus gezeigt [24]. Viele autistische Kinder haben organspezifische Autoantikörper, insbesondere Autoantikörper gegen aus Myelin stammendes MBP-Protein aus dem Gehirn [15, 17, 19, 20]. Darüber hinaus zeigt eine beträchtliche Anzahl autistischer Kinder signifikante Verbesserungen der autistischen Eigenschaften, wenn sie mit Immuntherapien wie oralem Autoantigen [15], intravenösem Immunglobulin [7] oder Transferfaktor [5] behandelt werden. Zusammengenommen stimmen diese Immunanomalien und / oder Immuntherapien mit einer autoimmunen Grundlage der Pathogenese bei Autismus überein.
Viren werden häufig mit Autoimmunerkrankungen in Verbindung gebracht, obwohl keine experimentellen Beweise vorliegen. Der Auslösemechanismus der Autoimmunität bei Autismus ist unbekannt, es wurden jedoch virale Assoziationen beschrieben [2, 8]. Autistische Kinder haben einen signifikant höheren Wert als normale Masernantikörper, jedoch keine HHV-6-, Röteln- oder Cytomegalievirus-Antikörper [15, 17]. Der spezifische Anstieg der Masernantikörperniveaus stimmte auch mit einer serologischen Assoziation zwischen MV und Autoimmunität bei Autismus überein, was uns veranlasste, einen ätiologischen Zusammenhang zwischen MV und Autismus zu postulieren [15, 17]. Wie hier berichtet, wurde bei autistischen Kindern ein signifikanter Anstieg des MPR-Antikörperspiegels festgestellt. Darüber hinaus zeigte der MPR-Antikörper bei 73% der autistischen Kinder in der Studie eine immunpositive Reaktion auf ein 75- bis 60-kD-Protein von MPR. Dies war ein wichtiges Ergebnis, da das Molekulargewicht des MPR-Proteins, das positiv auf die MPR-Antikörper reagierte, dem Molekulargewicht eines Masernproteins ähnelte, das als HA-Antigen bekannt ist. Tatsächlich enthielt die MPR-Bande das MV-HA-Antigen, da es für monoklonale Antikörper gegen MV-HA, jedoch nicht für monoklonale Antikörper gegen MV-NP immunopositiv war. In vorläufigen Daten, die hier nicht enthalten sind, haben wir kürzlich entdeckt, dass der monoklonale Antikörper MV-HA, aber nicht der monoklonale Antikörper MVNP die Bindung des Antikörper-positiven Serum-Antikörpers (MPR) an die MPR-Proteinbande auf dem Immunblot fast vollständig blockiert hat. Daher legen diese indirekten Studien nahe, dass MPR-Antikörper in autistischen Seren eher gegen das MV HA-Antigen gerichtet sind. Darüber hinaus enthielt die 73- bis 75-kD-MPR-Bande kein RV oder MuV, da diese Bande für monoklonale Antikörper für jedes dieser beiden Viren immunonegativ war. Im Vergleich zu autistischen Kindern wiesen Kontrollkinder geringe Mengen an MMR-Antikörpern auf, die immunonegativ für MMR-abgeleitetes MV-HA-Antigen waren. Es erscheint daher plausibel, dass autistische Kinder eine unangemessene oder abnormale Antikörperantwort auf das MDR auslösen, die gegen das MV-HA-Antigen gerichtet ist. Zweifellos sind weitere Forschungsarbeiten zu diesem Thema erforderlich, aber wir sind versucht zu spekulieren, dass eine fehlerhafte Immunregulation oder immunogenetische Faktoren möglicherweise bestimmen, warum nur autistische Kinder diese abnormalen Antikörper gegen das aus MPR (73-75 kD) stammende Protein produzieren MV HA-Antigen. Alternativ kann der Unterschied zwischen autistischen und Kontrollkindern auf eine strukturelle Veränderung (oder Mutation) der antigenen Determinante zurückzuführen sein, die von den MPR-Antikörpern erkannt wird. Die Immunisierung mit Impfstoffen ist die beste vorbeugende Maßnahme gegen tödliche Infektionen, die der Menschheit heute zur Verfügung steht. Da Impfstoffe an gesunde Probanden, fast ausschließlich an Kinder, verabreicht werden, muss die Impfsicherheit so absolut wie möglich sein. Obwohl das Nutzen-Risiko-Verhältnis die Impfung stark begünstigt, gibt es einige schwerwiegende, wenn auch äußerst seltene Nebenwirkungen, die wissenschaftliche Aufmerksamkeit verdienen. Beispielsweise wurden aseptische Meningitis [6] und Kleinhirnataxie [11] bei mit MPR immunisierten Kindern beschrieben. Die Grundlage für die teilweise negative Reaktion von Impfstoffen ist jedoch kaum bekannt. Es ist durchaus möglich, dass Impfstoffe bei einer kleinen Population genetisch prädisponierter Kinder aufgrund ihres unreifen Immunsystems oder anderer unbekannter Risikofaktoren wie Immundefekten, Allergien, chemischen Toxinen oder chronischem psychischem Stress unangemessen reagieren [3]. .
In den letzten Jahren hat das Thema Immunisierung-Autoimmunität in der Öffentlichkeit einige Beachtung gefunden. Dies liegt wahrscheinlich daran, dass Autoimmunerkrankungen die häufigsten Manifestationen von Impfungen sind [1, 13]. MDR wurde bei einigen Kindern mit autistischen Merkmalen als Schuld an gastrointestinalen Problemen unterstellt [22]. Etwa die Hälfte der Eltern mit autistischen Kindern berichtete über eine autistische Regression nach MPR-Immunisierung [17]. Darüber hinaus wurde eine serologische Assoziation von MV mit Autoimmunität bei autistischen Kindern gefunden, die keine Wildtyp-Maserninfektion hatten, aber eine MPR-Immunisierung hatten [17]. Und, wie hier beschrieben, zeigten autistische Kinder eine serologische Korrelation zwischen MPR und Autoimmunität des Gehirns, dh über 90% der für MPR-Antikörper positiven autistischen Seren wiesen auch Autoantikörper gegen MBP im Gehirn auf. Dies ist eine faszinierende Beobachtung zugunsten eines Zusammenhangs zwischen atypischer Maserninfektion und Autismus. Eine atypische Infektion bezieht sich normalerweise auf die Infektion, die ohne Hautausschlag auftritt. Kürzlich wurde eine atypische Maserninfektion ohne Hautausschlag und ungewöhnliche neurologische Symptome beschrieben, die auf die Existenz einer MV-Variante bei Kindern und Erwachsenen hinweist [9]. Angesichts dieser neuen Erkenntnisse schlagen wir vor, dass ein beträchtlicher Prozentsatz der autistischen Fälle auf eine atypische Maserninfektion zurückzuführen ist, die keine Hautausschläge hervorruft, bei einigen Kindern jedoch neurologische Symptome hervorruft. Die Quelle dieses Virus könnte eine MV-Variante oder der MPR-Impfstoff sein. Aus wissenschaftlicher Sicht ist es daher aufschlussreich, beide Möglichkeiten in Betracht zu ziehen und durch experimentelle Forschung zu entdecken. Wir glauben, dass dies ein äußerst wichtiges Problem für die öffentliche Gesundheit ist, nur weil einige Wissenschaftler uns kürzlich vor der Entstehung einer mutierten MV gewarnt haben, die beim Menschen tödliche Krankheiten verursacht [9]. In diesem Fall sind neue Impfstrategien erforderlich, um die mutierte Maserninfektion zu bekämpfen. Während weitere Forschungen erforderlich sind, um eine pathognomonische Rolle für MPR / MV zu etablieren, untersuchen wir derzeit die Rolle der virusinduzierten Autoimmunität und unsere zukünftige Forschung zielt darauf ab, die molekularen Grundlagen der zellulären und humoralen Immunität gegen virale Antigene bei Kindern mit zu charakterisieren Autismus.

Quelle: www.ncbi.nlm.nih.gov/pubmed/12145534
Übersetzung von Nicoletta Protti und Claudio Andreini Di Vita, Cliva Tuscany

