Il vaccino antinfluenzale

1. C'è un aumento del 65% del rischio di malattie respiratorie non influenzali nelle popolazioni vaccinata contro l'influenza
Sebbene alcuni studi suggeriscano effetti positivi del vaccino antinfluenzale sull'incidenza di malattie causate da virus influenzali, tale beneficio è potenzialmente superato dagli effetti negativi del vaccino antinfluenzale sull'incidenza di malattie respiratorie non influenzali.1 Per rispondere alla preoccupazione dei pazienti che il vaccino antinfluenzale provochi malattie (ad esempio malattie respiratorie acute), il CDC hanno finanziato uno studio triennale,2 pubblicato su Vaccine, per analizzare il rischio di malattie dopo la vaccinazione antinfluenzale rispetto al rischio di malattie in individui non vaccinati.
Lo studio, che ha incluso soggetti sani, ha rilevato un aumento del 65% del rischio di malattie respiratorie acute non influenzali entro 14 giorni dalla somministrazione del vaccino antinfluenzale. Gli autori affermano: "Le esperienze di malattia dei pazienti dopo la vaccinazione possono essere convalidate da questi risultati". Gli agenti patogeni non influenzali più comuni riscontrati sono stati rhinovirus, enterovirus, virus respiratorio sinciziale e coronavirus.
Questo dato è importante perché, sebbene i vaccini antinfluenzali siano rivolti a tre o quattro ceppi di virus influenzali,3 oltre 200 virus diversi causano malattie che producono gli stessi sintomi - febbre, mal di testa, dolori, tosse e naso che cola - dell'influenza4 e oltre l'85% delle malattie respiratorie acute non sono legate all'influenza.5
2. Gli studi dimostrano che il vaccino antinfluenzale non riduce la domanda ospedaliera
Il National Institute of Health (NIH) ha finanziato uno studio6 per misurare l'effetto della vaccinazione contro l'influenza stagionale sull'ospedalizzazione degli anziani. Lo studio ha analizzato 170 milioni di episodi di assistenza medica e ha rilevato che "nessuna evidenza indica che la vaccinazione abbia ridotto i ricoveri".
Inoltre, una revisione Cochrane del 20187 di 52 studi clinici che valutavano l'efficacia dei vaccini antinfluenzali non ha rilevato una differenza significativa nelle ospedalizzazioni tra adulti vaccinati e non vaccinati. Al contrario, i revisori hanno trovato "prove a bassa certezza che i tassi di ospedalizzazione e l'assenza dal lavoro possono essere paragonabili tra adulti vaccinati e non vaccinati".
Inoltre, la Mayo Clinic ha condotto uno studio caso-controllo8 per analizzare l'efficacia del vaccino antinfluenzale trivalente inattivato (TIV) nel prevenire l'ospedalizzazione per influenza nei bambini dai 6 mesi ai 18 anni. Lo studio ha valutato il rischio di ospedalizzazione nei bambini vaccinati e non vaccinati per un periodo di otto anni. Gli autori affermano che: "La TIV non è efficace nel prevenire l'ospedalizzazione legata all'influenza confermata in laboratorio nei bambini". Al contrario, "abbiamo riscontrato un rischio tre volte maggiore di ospedalizzazione nei soggetti che hanno ricevuto il vaccino TIV".
3. Gli studi dimostrano che il vaccino antinfluenzale non previene la diffusione dell'influenza
Si ritiene che le famiglie svolgano un ruolo importante nella diffusione dell'influenza nella comunità e da tempo si analizzano i nuclei familiari per studiare l'incidenza e la trasmissione di malattie respiratorie di ogni gravità. Per questo motivo il CDC ha finanziato uno studio9 su 1.441 partecipanti, vaccinati e non, in 328 famiglie. Lo studio ha valutato la capacità del vaccino antinfluenzale di prevenire l'influenza acquisita nella comunità (casi indice domestici) e l'influenza acquisita in persone con esposizione familiare confermata all'influenza (casi secondari). Sono stati determinati e caratterizzati i rischi di trasmissione.
In conclusione, gli autori affermano che: "Non ci sono prove che la vaccinazione prevenga la trasmissione domestica una volta introdotta l'influenza".9,10
Inoltre, una revisione sistematica5 di 50 studi sul vaccino antinfluenzale condotta per la Cochrane Library afferma che: "I vaccini antinfluenzali hanno un effetto modesto nel ridurre i sintomi dell'influenza e i giorni lavorativi persi. Non ci sono prove che influenzino le complicazioni, come la polmonite, o la trasmissione".
4. Il vaccino antinfluenzale non riesce a prevenire l'influenza circa il 65% delle volte
Il CDC conduce studi per valutare gli effetti della vaccinazione antinfluenzale ad ogni stagione influenzale per determinare se i vaccini antinfluenzali funzionano come previsto.11 Poiché i virus influenzali in circolazione cambiano costantemente (principalmente a causa di mutazioni antigeniche),12 i vaccini antinfluenzali vengono riformulati regolarmente sulla base di una "migliore ipotesi" di quali virus potrebbero circolare durante la stagione influenzale successiva.3 Il CDC afferma che: "Il CDC monitora annualmente l'efficacia del vaccino attraverso l'Influenza Vaccine Effectiveness (VE) Network, una collaborazione con istituzioni partecipanti in cinque località geografiche... [Le stime annuali dell'efficacia del vaccino danno un'idea reale di quanto il vaccino protegga dall'influenza causata dai virus circolanti ogni stagione".13
I dati dell'Influenza VE Network del CDC indicano un tasso di fallimento del vaccino del 65% tra il 2014 e il 2018 (Fig. 1).11
Fallimento vaccino antinfluenzale
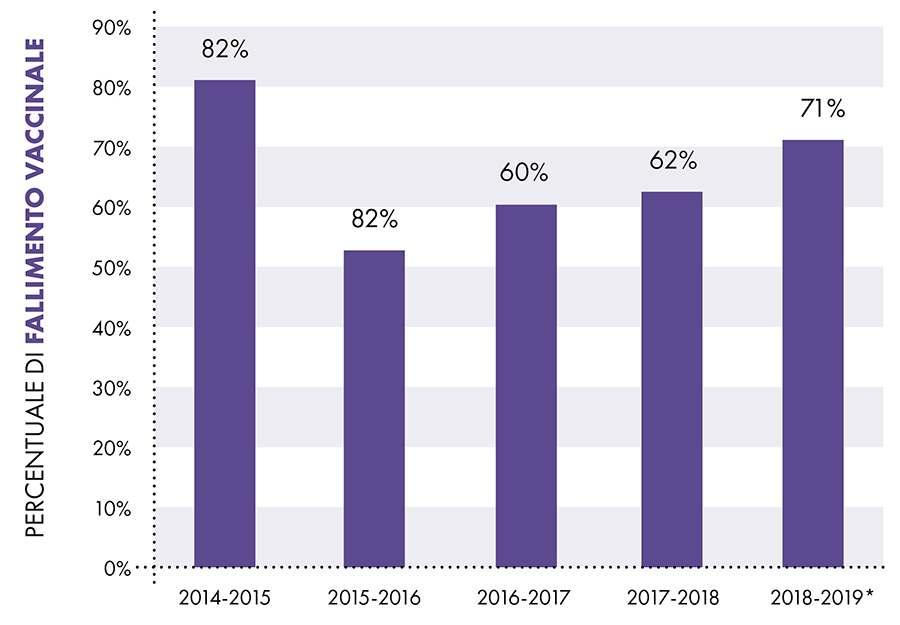
Figura 1: I dati del Centers for Disease Control and Prevention (CDC) della rete U.S. Flu VE Network indicano che il vaccino antinfluenzale non è riuscito a prevenire l'influenza nel 65% dei casi.
5. Le dosi ripetute di vaccino antinfluenzale possono aumentare il rischio di fallimento del vaccino antinfluenzale
Alcuni studi hanno osservato che i vaccini antinfluenzali hanno una bassa efficacia nei soggetti vaccinati per due anni consecutivi.9 Una revisione di 17 studi sul vaccino antinfluenzale pubblicata su Expert Review of Vaccines afferma: "Gli effetti della vaccinazione annuale ripetuta sulla protezione individuale a lungo termine, sull'immunità della popolazione e sull'evoluzione del virus rimangono in gran parte sconosciuti".14
6. La morte per influenza è rara nei bambini
Prima della diffusione del vaccino antinfluenzale nei bambini, tra il 2000 e il 2003, ogni anno i ragazzi di età pari o inferiore a 18 anni avevano circa una probabilità su 1,26 milioni, ovvero una probabilità dello 0,00008%, di morire a causa dell'influenza.15 In un rapporto del 2004, il CDC ha dichiarato: "I decessi dovuti all'influenza sono poco frequenti tra i bambini con e senza condizioni ad alto rischio".16
7. Gli studi dimostrano che il vaccino antinfluenzale non riduce le morti per polmonite e influenza
Il National Vaccine Program Office, una divisione del Dipartimento della Salute e dei Servizi Umani degli Stati Uniti (HHS), ha finanziato uno studio17 per esaminare la mortalità da influenza nell'arco di 33 anni (1968-2001). Lo studio non ha rilevato alcuna diminuzione della mortalità per influenza associata all'uso diffuso del vaccino antinfluenzale. Gli autori affermano che: "Non siamo riusciti a correlare l'aumento della copertura vaccinale dopo il 1980 con la diminuzione dei tassi di mortalità in nessun gruppo di età... [Concludiamo che gli studi osservazionali sopravvalutano sostanzialmente il beneficio della vaccinazione".
Inoltre, il National Institute of Health (NIH) ha finanziato uno studio6 per misurare l'effetto della vaccinazione contro l'influenza stagionale sulla mortalità degli anziani. Lo studio ha analizzato 7,6 milioni di decessi e ha riscontrato "un forte aumento dei tassi di vaccinazione antinfluenzale all'età di 65 anni senza una corrispondente diminuzione dei tassi di ospedalizzazione o di mortalità".
8. Gli studi dimostrano che i pazienti non traggono alcun beneficio dalla vaccinazione degli operatori sanitari
Una revisione18 di oltre 30 studi sul vaccino antinfluenzale condotta per la Cochrane Library afferma: "I risultati della nostra revisione non hanno identificato prove conclusive di benefici dei programmi di vaccinazione degli operatori sanitari sugli esiti specifici dell'influenza provata in laboratorio, sulle sue complicanze (infezione del tratto respiratorio inferiore, ospedalizzazione o morte per malattia del tratto respiratorio inferiore) o sulla mortalità per tutte le cause nelle persone di età superiore ai 60 anni". Gli autori concludono: "Questa revisione non fornisce prove ragionevoli a sostegno della vaccinazione degli operatori sanitari per prevenire l'influenza". Inoltre, "ci sono poche prove per giustificare l'obbligo della vaccinazione antinfluenzale per il personale sanitario da parte di medici e operatori della sanità pubblica".
9. L'obbligatorietà del vaccino antinfluenzale non è basata sulla scienza
Un'analisi Cochrane Vaccines Field19 ha valutato gli studi che misurano i benefici della vaccinazione antinfluenzale. L'analisi, pubblicata sul BMJ, conclude che: "Il grande divario tra la politica e ciò che i dati ci dicono (se rigorosamente assemblati e valutati) è sorprendente... Le evidenze delle revisioni sistematiche mostrano che i vaccini inattivati hanno un effetto minimo o nullo sugli effetti misurati... Le ragioni dell'attuale divario tra la politica e le evidenze non sono chiare, ma date le enormi risorse coinvolte, una rivalutazione dovrebbe essere intrapresa con urgenza".
Riferimenti
- Dierig A, Heron LG, Lambert SB, Yin JK, Leask J, Chow MY, Sloots TP, Nissen MD, Ridda I, Booy R. Epidemiology of respiratory viral infections in children enrolled in a study of influenza vaccine effectiveness. Influenza Other Respir Viruses. 2014 May;8(3):293-301. Epub 2014 Jan 31.
- Rikin S, Jia H, Vargas CY, Castellanos de Belliard Y, Reed C, LaRussa P, Larson EL, Saiman L, Stockwell MS. Assessment of temporally related acute respiratory illness following influenza vaccination. Vaccine. 2018 Apr 5;36(15):1958-64.
- Centers for Disease Control and Prevention. Washington, D.C.: U.S. Department of Health and Human Services. Selecting viruses for the seasonal influenza vaccine; [cited 2020 Aug 17]. https://www.cdc.gov/flu/prevent/vaccine-selection.htm.
- Demicheli V, Jefferson T, Al-Ansary LA, Ferroni E, Rivetti A, Di Pietrantonj C. Vaccines for preventing influenza in healthy adults. Cochrane Database of Syst Rev. 2014 Mar 13;(3):CD001269.
- Jefferson T, Di Pietrantonj C, Rivetti A, Bawazeer GA, Al-Ansary LA, Ferroni E. Vaccines for preventing influenza in healthy adults. Cochrane Database Sys Rev. 2010 Jul 7;(7):CD001269.
- Anderson ML, Dobkin C, Gorry D. The effect of influenza vaccination for the elderly on hospitalization and mortality: an observational study with a regression discontinuity design. Ann Intern Med. 2020 Apr 7;172(7):445-52.
- Demicheli V, Jefferson T, Ferroni E, Rivetti A, Di Pietrantonj C. Vaccines for preventing influenza in healthy adults. Cochrane Database Syst Rev. 2018 Feb 1;2(2):CD001269.
- Joshi AY, Iyer VN, Hartz MF, Patel AM, Li JT. Effectiveness of trivalent inactivated influenza vaccine in influenza-related hospitalization in children: a case-control study. Allergy Asthma Proc. 2012 Mar-Apr;33(2):e23-7.
- Ohmit SE, Petrie JG, Malosh RE, Cowling BJ, Thompson MG, Shay DK, Monto AS. Influenza vaccine effectiveness in the community and the household. Clin Infect Dis. 2013 May;56(10):1363.
- Physicians for Informed Consent. Newport Beach (CA): Physicians for Informed Consent. Vaccines: what about immunocompromised schoolchildren? Dec 2019. https://physiciansforinformedconsent.org/immunocompromised-schoolchildren/rgis/.
- Centers for Disease Control and Prevention. Washington, D.C.: U.S. Department of Health and Human Services. CDC seasonal flu vaccine effectiveness studies; [cited 2020 Apr 17]. https://www.cdc.gov/flu/vaccines-work/effectiveness-studies.htm.
- Centers for Disease Control and Prevention. Washington, D.C.: U.S. Department of Health and Human Services. How the flu virus can change: ‘drift’ and ‘shift’; [cited 2020 Aug 17]. https://www.cdc.gov/flu/about/viruses/change.htm.
- Centers for Disease Control and Prevention. Washington, D.C.: U.S. Department of Health and Human Services. How flu vaccine effectiveness and efficacy are measured; [cited 2020 May 14]. https://www.cdc.gov/flu/vaccines-work/effectivenessqa.htm.
- Belongia EA, Skowronski DM, McLean HQ, Chambers C, Sundaram ME, De Serres G. Repeated annual influenza vaccination and vaccine effectiveness: review of evidence. Expert Rev Vaccines. 2017 Jul;16(7):723,733.
- Centers for Disease Control and Prevention. Washington, D.C.: U.S. Department of Health and Human Services. CDC wonder: about underlying cause of death, 1999-2018; [cited 2020 May 2]. https://wonder.cdc.gov/ucd-icd10.html; query for death from influenza, 2000-2003. Between 2000 and 2003, there were 61 annual deaths from influenza out of 77 million children age 18 and younger, about 1 death in 1.26 million.
- Harper SA, Fukuda K, Uyeki TM, Cox NJ, Bridges CB; Centers for Disease Control and Prevention (CDC) Advisory Committee on Immunization Practices (ACIP). Prevention and control of influenza: recommendations of the Advisory Committee on Immunization Practices (ACIP). MMWR Recomm Rep. 2004 May 28;53(RR-6):1-40.
- Simonsen L, Reichert TA, Viboud C, Blackwelder WC, Taylor RJ, Miller MA. Impact of influenza vaccination on seasonal mortality in the US elderly population. Arch Intern Med. 2005 Feb 14;165(3):265-72.
- Thomas RE, Jefferson T, Lasserson TJ. Influenza vaccination for healthcare workers who care for people aged 60 or older living in long-term care institutions. Cochrane Database Syst Rev. 2016 Jun 2;(6):CD005187.
- Jefferson T. Influenza vaccination: policy versus evidence. BMJ. 2006 Oct 28;333(7574):912-5.
Articolo tradotto da Physicians for Informed Consent



